在進入正題之前,我們先來看兩個好像有點陌生(先恭喜您,表示您及您的家人身體健康無病無痛)、卻又有點熟悉(或許在閒談耳語間曾經聽過)的場景。
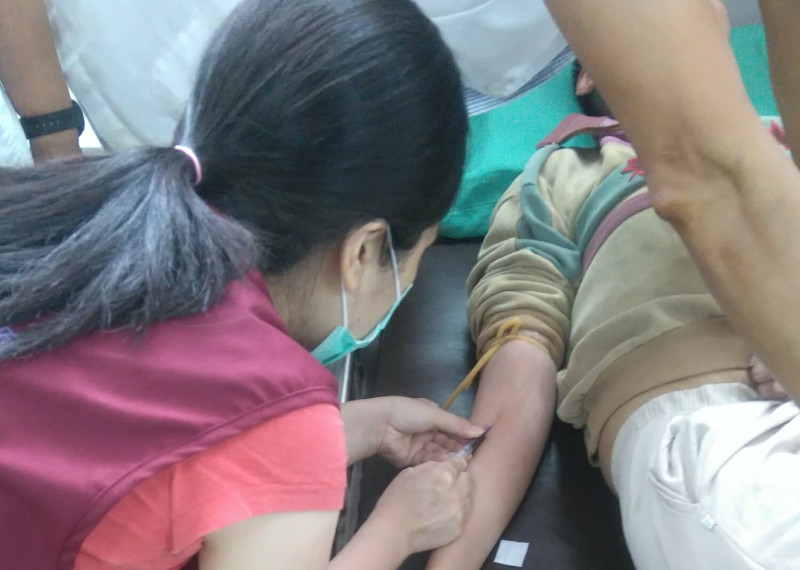
一是住院。某日下午剛過13時,在急診「等床」的你被通知有床可以辦住院了,你的照顧人員先去櫃檯結帳、領藥,該還給急診的交給急診,其他的被叮囑進病房時交給病房護理師。然後等病房整理好,急診護理師call來名為「護佐」的護理助理人員,帶著病歷、推著病床,連同點滴架、氧氣罐、鼻胃管、尿袋一大串「零附件」進電梯上病房(如果病情較輕微可能以輪椅取代)。到了之後,護佐幫忙你躺上病床後就轉身離開。病房護理師可能在完成「電話交班」後,過來簡單介紹一下緊急鈴等環境設施,在你病床床頭留下三班護理師名條,最重要的是紀錄入院時各項生理條件數值,譬如身高、體重、血壓等;在你手上繫上名條,問一下有沒有陪伴家屬或看護,如果病情較為複雜多變,護理師會直接「建議」一定要有家屬陪伴或自費聘請看護。通常這個時間不會太長,因為這個護理師將在15時左右「交班」,由小夜班護理師接手;但等你或你的看護17時經過護理站時,可能會發現這位護理師還在處理文書資料。
當前熱搜:遭小草嗆為何知洪慈庸小產 卓冠廷怒噴:她是我老婆怎會不知道!
二是門診。手錶時間剛過18時30分,手機已經接上行動電源;你掛的是下午診次,拿到70幾號的號次,經驗告訴你,或許19時可以被叫號進去看診。鄰近座位區有個「生面孔」,抱怨已經等了一下午還沒叫到自己,從下午的飽睏想睡到現在的飢腸轆轆。你又發現剛剛從診間出來的那位先生又敲門詢問事情,那個不是穿著護理師服飾的行政人員無法回覆,安撫著要這位先生等現在問診這位結束後再向醫師請教。你現在知道你不可能在19時輪到進去看診,你安慰自己,這是掛號名醫看診的「代價」;但你可能沒有想過,為了不耽誤病人就診,這位名醫一直不太敢喝水,怕得跑廁所花費更多時間;醫師同樣也沒吃晚餐,還在努力地為病人服務。診間裡不管是護理師或是行政人員,不是相同的情況,就是隨便塞個餅乾「擋一下」,比醫師幸運的是可能有人能相互cover,換取幾十分鐘「食不知味」的「扒飯時間」。
衛生所護理師還要外出為民服務。 圖:新北市衛生局提供
這或許是單一場景,但絕不是特例;你或許不曾遇過,但不代表未來不會遇上。而且,現在情況不是最糟,未來可能更糟。
全站首選:股東會後大盤挫600點!台積電怎麼了?一圖看台積股東會五大重點
台灣醫療「五大皆空」(內、外、婦、兒、急等醫療科別招募不到新進住院醫師)已經講了10幾年,都算不上新聞了。最新的問題,出現在護理人力缺乏造成醫院必須「關病房」因應,而門診設定成一般文書key in、叫號、發單,以非醫療專業背景的行政人員取代,把回應醫療諮詢工作丟回給看診醫師。反映在一般病患的狀況是一床難求和漫長等待。套句日前大官們談「行人地獄」問題時的台詞:「每個人都有機會是行人」;在醫療這個區塊,「每個人都有機會是病人」。如果今天漠視上述那些場景衍生的後續問題,也許有那麼一天,自己就會開始在候診區「漫長等待」,有需要時「一床難求」。
護理師是「醫療產業鏈」中重要的一環。根據中華民國全國護理師公會統計,今年護理人員執業人數從年初18萬7千多人,一路下滑,5月剩下18萬5千多人,執業率僅58.4%;執業人數降,離職人數也增加,光近半年就有1726名護理師離職,主因為薪資待遇不合理、工時過長等爭議。國家衛生研究院推估,台灣2024年護理師將短缺1萬5964人到2萬4447人。在人力短缺的狀況下,出現愈來愈多畸型的排班問題,諸如請假必須自行尋找代班人否則不予准假、隨意調整休請假種類再據以否決請休假要求上班、工作部位臨時調動、沒有完整教育訓練流程「趕鴨子上架」等「職場環境不友善」狀況;其中還有一個令人「不舒服」的點就是認為「一切都能用錢解決」,擺出一付多排班是讓你賺更多、你應該感謝我的姿態。
有學者、專家指出,護理人員十年前的薪水跟現在差不多,舉例說在國外光是護佐一個月就10萬台幣,護理人員可以達到18萬;還有護理師婚後無法兼顧家庭和配合醫院班表工作而離職等因素。建言認為幫護理人員加薪和降低護病比,是留住護理師的必要方法。碰上2024總統大選年,國民黨總統參選人侯友宜日前喊話將優先投資醫療保健預算支出,包括優先為護理人員加薪;衛福部長薛瑞元則承諾「今年將可確定三班護病比標準」。但問題的真正關鍵在這裡嗎?政策制定的最大阻力是在醫護人員身上嗎?「護病比」的調整還需要衛福部護理及健康照護司與多個護理團體開會討論,收集2個月的現行醫院執行情況資料,10月再次開會,依照可行機制、財源,討論並凝聚共識,「朝合理護病比入法目標努力」?說句不客氣的話,這些只是「解決不了問題,就解決提出問題的人」。關鍵在於大家以為醫院是扶傷救苦的地方,事實上卻是政客背後重要金主財團多層次架構下的金庫門面,或者彰顯特權、選民服務。醫師、護理師不過就是「打工仔」,一樣是招之即來、揮之即去,只是部份中階主管「屁股決定腦袋」,只求幫老闆省錢、自己有望再高陞或安然下崗。
一名護理師在臉書社團表示,在隔離病房上班4小時戰績,衣服褲子因汗水全濕,且還必須繼續再拚6小時,讓網友瞬間湧入加油打氣,感謝醫護的辛苦付出。 擷取自臉書
2022年,COVID-19肆虐,但根據健保署公布全台領健保逾新台幣2億元的醫療院所共計有225家;根據財務報告資料,賺錢醫院有201家,占比為89.3%。最賺錢醫院,連6年蟬聯第一的是林口長庚醫院年賺34.79億元,第二至五名依序為高雄長庚醫院32.63億元、中國醫藥大學附設醫院23.53億元、國立成功大學醫學院附設醫院17.37億元、義大醫療財團法人義大醫院13.89億元。若單看醫務收入,前五名分別是中國附醫18.77億元,高醫附醫14.16億元,彰化基督教醫院7.48億元、北市聯醫7.28億元、高雄長庚7.18億元。筆者希望大家不要誤會,提出這些數字並不是指醫院不該賺錢或賺很多,只是想讓大家知道,筆者在前兩段文中提到「醫療產業鏈」,刻意加上引號的原因所在。而這些盈餘是不是用來實質改善醫事人員的薪資和福利待遇,則是應該被關切的問題;筆者認為,更重要的是改善職場友善環境,招募足夠人力,別讓奇形怪狀的工作班表把僅存的少部份還願意犧牲奉獻的人給逼走了,出現有病沒得醫的慘況。
護理人員從一般民眾出生到死亡幾乎都參與其中,可說是「無處不在、無役不與」,國內面臨護理科系註冊率降低問題,執業率相較於其他先進國家更僅有6成多;考照率大幅下降、離職率達10%、新進人員留不住等困境。把所有責任推給少子化、低薪,似乎是最簡單的方式;但實際上,護理人員的薪資待遇、工作環境、內部與外部的職業尊重都相當重要。如何讓政策設定、執業設定、檢查引導建立合理的薪給與職場環境,可能才是政商間最需要磨合的點。以一個「每個人都有機會是病人」的角度來看,希望當有那麼一天時,會有合格、具有一定專業的護理師能在醫院幫忙照護,而不是跳過這層專業,給一些自己語言不通的外籍看護「整」慘自己。