日前衛福部拋出針對「部分自費醫材」訂定價格上限政策,甫公告及引發醫界及民間強力反彈,因而在總統蔡英文及閣揆蘇貞昌關心下最後暫緩實施,重新檢討調整。基進黨立委陳柏惟稍早發文提出5個改革方案,強調在保有自由競爭與創新動機下,還是有方式既可以保障民眾權益,又可以誘導醫材市場朝降價方向前進。
陳柏惟表示,目前已有超過7000名醫師連署反對,而民間輿論亦有近9成反對。根據挪威實證資料顯示,訂定參考定價便能誘使學名藥與原廠藥價格降低,而強硬訂定價格天花板反而有負面效果,例如抑制創新,並可能傷害醫院經營能力。
全站首選:第二批軍購生變? 卓榮泰反兇白委:你當初投反對票就該問自己
陳柏惟納悶,在不強行限制價格下,有多種方式可以保障民眾權益,為何健保署不將這些方案列出詳細說明,再由衛福部和醫界、民眾充分討論?並舉出以下5大方式:
1. 價格與療效透明化:簡化比價網,加入實證資料,引入「醫病共同決策」機制,提供同類群參考定價供消費者比較之用,能誘導醫材充分競爭而降價。
2. 以台灣市場誘導降價:因健保為台灣最大之醫療採購方,將過度昂貴而效益不彰之醫材從「部分給付」名單中剔除,或採負面表列方式針對「偏差值」刪減支付,便會使其失去競爭力而必須降價。
3. 強化集體協商能力:對於有效但高價之醫材,可採如法國之團體採購模式(GPO),或由健保專案協商方式來爭取以合理價格引進。
4. 價值/實證取向給付(Value/Evidence-based Coverage):擴大健康科技評估(HTA)機制,以成本效果分析方式,對於實證有效,甚至可降低後續照護支出之醫材,優先增加給付,鼓勵使用,而對於療效顯著不彰之醫材減少給付,不分原廠外廠,以實證為依歸,可促進良性競爭。
5. 建立生技醫材產業鍊:雖說尖端醫材大多仰賴進口,然而,近十多年來,台灣也開始形成生醫產業聚落,骨材、牙材都有相當競爭力。在現有基礎上,持續增取擴大研發投入,以及大學及研究機關資源,配合於在地醫學中心及實驗室設置完整品質認證與臨床試驗中心,並透過風險分攤制度鼓勵以合理價格引入新科技,一方面讓民眾繼續享有高品質、價格合理醫材,另一方面鼓勵創新,技術根留台灣,透過台灣完善之健保制度、臨床實證累積,「扶植醫材發展進而搶攻國際市場,才是民眾、醫界、產業界三贏之道!」
陳柏惟認為,政策沒有絕對的好壞,但不做好溝通,沒有提出替代方案討論,甚至沒有和上級充分說明,就要用最直接的方式硬幹,「我想這樣的官僚體系,已經離人民太遠了!」
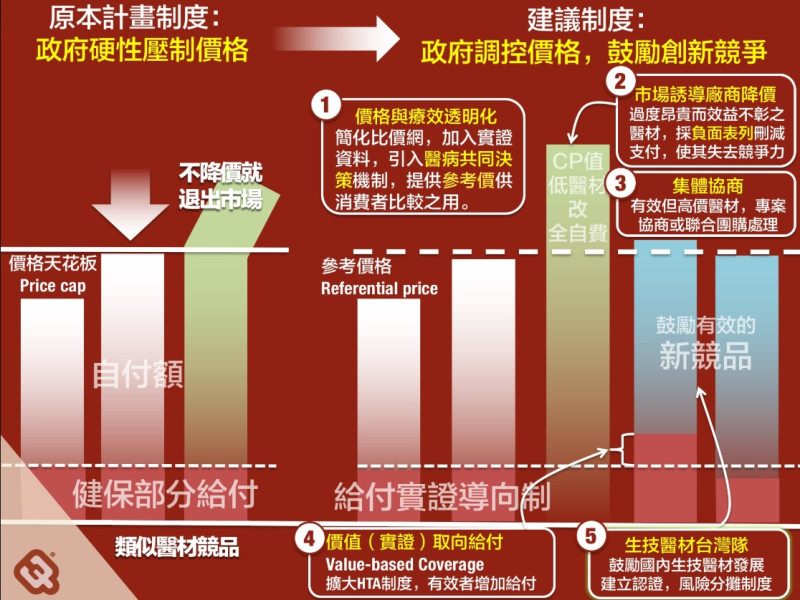
陳柏惟認為,政府硬性壓制價格會造成反效果,建議政府鼓勵創新競爭。













